睡眠呼吸中止症是失眠關鍵!醫師解析「更年期睡不好與OSA」關聯
.jpg)
更年期大多發生在 45 至 54 歲間,最顯著的更年期表現就是月經的停止,醫學上通常以女性停經一年即視為進入更年期。多數女性更年期前兆會出現月經不規律、熱潮紅症狀,其他常見的更年期症狀包括半夜熱醒、盜汗,翻來覆去睡不著、白天精神差、情緒煩躁,甚至常常忘東忘西等。很多人以為更年期失眠只是單純荷爾蒙失調,口腔顎面與呼吸道專家馬永昌醫師提醒,雌激素不足導致更年期女性容易出現睡眠呼吸中止症(OSA)。臨床發現,約有三分之一的停經女性罹患睡眠呼吸中止,超過一半有失眠困擾,但多數女性沒有典型的「打呼很大聲」的症狀,因此常常被忽略或誤診。本篇我們將會詳細告訴妳這種雙重睡眠障礙(COMISA)可能造成如心臟病、失智和生活品質等健康風險,並解析發生原因、自我檢測方法,更提供妳解決策略,幫助妳正確且順利應對更年期的身體變化。
精華大綱
更年期症狀有哪些?教妳看懂是不是更年期報到!

每個人更年期症狀及持續的時間都不盡相同,大多持續 2 至 5 年不等,少數人可能症狀會持續更久。多數女性都是先注意到月經週期變得不規律,有時延後、有時提早,血量甚至一下少多、一下少,此外還有許多令人困擾的情形,我們幫妳盤點出更年期常見的各種症狀:
- 熱潮紅、盜汗:許多更年期女性會半夜被熱醒,或白天突然臉紅、心悸,像火爐一樣狂冒汗。
- 睡眠品質差:也可能翻來覆去睡不著,早上醒來還是覺得很疲倦。
- 情緒起伏大:容易焦慮、心情低落,甚至覺得忘東忘西、記憶力變差。
- 泌尿問題:陰道乾澀、性交不適,或頻尿、尿失禁。
- 骨質與關節變化:長時間腰痠背痛,骨質流失加快,骨折風險增加。
- 皮膚與外觀改變:妳可能也會發現皮膚變得乾燥、皺紋增加,頭髮變細或開始出現白髮。
參考資料:美國 NIH

更年期失眠?醫師解析「呼吸中止症」高風險原因
「醫生,我更年期後睡不著,失眠好幾年了。」在門診中,許多女性病人求助更年期的睡眠障礙問題,多數人以為只是單純的賀爾蒙變化,而沒注意到其實可能是睡眠呼吸中止症(OSA)的影響。根據美國的流行病學資料指出,年輕女性罹患 OSA 的比例遠低於男性,但隨著更年期的到來,女性比例迅速攀升,且快速追上男性(NHLBI 2025 ; Jehan et al., 2016)。年輕女性中約有 9%–19% 出現睡眠呼吸中止,更年期後則攀升至 28%–32%,與男性罹患 OSA 的比例 24%–26% 不相上下。而更年期女性睡眠呼吸中止症比例提升的原因主要包括以下三點:
雌激素、黃體素下降:更年期後,雌激素與黃體素濃度下降,大腦對呼吸的神經化學驅動力變弱,容易出現呼吸中斷的情形(Zhang et al., 2021)。此外,雌激素過低也可能影響呼吸道管壁的彈性,使呼吸道更容易在睡眠中塌陷(Qiu et al., 2021)。
體脂重新分布:腹部、頸部脂肪增加,使氣道更狹窄。除了荷爾蒙變化外,更年期女性的體脂分佈也發生明顯改變,更年期前雌激素充足,體脂主要集中於臀腿部位,容易形成梨型身材;更年期後則傾向集中於腹部與頸部(Zhang et al., 2021)。即使體重僅有輕微增加,內臟脂肪與頸圍的上升仍會使上呼吸道變窄,塌陷風險增加。研究指出,內臟脂肪是 OSA 的重要危險因子,而更年期使脂肪更集中於軀幹與上半身,大幅增加女性 OSA 的風險。
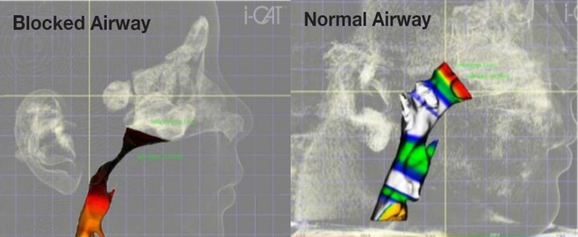
呼吸道支撐力減弱:更年期女性膠原蛋白支撐力與肌肉量下降,使控制舌頭與呼吸道開關的咽擴張肌(pharyngeal dilator muscles)活動力減弱(Qiu et al., 2021)。影像學研究也發現,更年期後女性的呼吸道結構出現顯著變化:45–54 歲女性的呼吸道體積與最小橫截面積明顯小於年輕族群,且呼吸道長度增加;55 歲以上女性的舌骨位置則下降,與頷骨距離平均減少約 2.7 mm,導致呼吸道支撐減弱,更容易塌陷。這些變化並未出現在年齡相仿的男性中,顯示與更年期有關,並非單純老化(Zhang et al., 2021)。
很多女性在更年期同時出現「熱潮紅、盜汗、失眠」症狀,卻沒有發現這些其實與睡眠呼吸中止症密切相關。
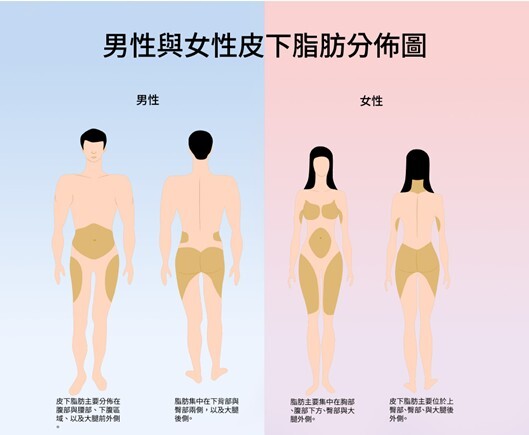
除了荷爾蒙影響外,更年期女性的體脂分佈及呼吸道寬度會改變,提高OSA風險。更年期前,雌激素充足,體脂多分布於臀腿,也就是偏向梨型身材,而更年期後則傾向集中於腹部與頸部(Zhang et al., 2021)。
妳的更年期失眠與「呼吸中止症」有關?自我檢測清單
更年期女性的睡眠呼吸中止症經常以「安靜」的表現方式呈現,且症狀傾向是失眠(包含難以入睡或維持睡眠)、頻繁夜醒、早晨頭痛、疲倦、情緒低落、焦慮或白天倦怠等,而非明顯的嗜睡(NHLBI 2025 ; Lee et al., 2023),常被歸因於更年期本身、年齡增長或憂鬱症,導致診斷延誤,或被嚴重低估與誤診。許多高風險女性甚至從來沒察覺自己在夜間睡眠時有呼吸中止的現象,研究發現,僅 7% 女性曾被觀察到夜間呼吸暫停,但高達 61% 的人有習慣性打鼾(Jehan et al., 2016)。這與男性明顯不同,男性通常是因出現呼吸停止或大聲打呼,引起伴侶注意而發現是睡眠呼吸中止症。
醫師在診斷時,傳統上會透過 STOP-Bang 或 Berlin 問卷等傳統工具篩檢,以打鼾、BMI、脖圍與床伴觀察等項目為核心,然而有學者建議應將失眠與憂鬱等相關項目列入評估(Mokhlesi et al., 2016)。實際上除了打鼾、呼吸中止等症狀外,看似無關的非典型症狀很可能正是 OSA 的警訊(Lee et al., 2023),妳可以透過下面問題自我評估失眠狀況是否與睡眠呼吸中止症有關:
☐ 最近是否經常難入睡、半夜醒來、翻來覆去?
☐ 白天精神不好,但其實睡眠時間夠?
☐ 停經後體重、腰圍、脖圍是否明顯增加?
☐ 有沒有覺得記憶力變差、腦袋反應變慢?
為何更年期女性 OSA 易被忽略?與男性症狀比一比!
|
特徵 |
男性 OSA |
更年期前女性 OSA |
更年期後女性 OSA |
|
盛行率 |
中年男性很常見,約 25–30%。 |
比男性少很多,只有少部分(約 20%)有輕度或姿勢型 OSA |
盛行率明顯上升,接近男性;若有做荷爾蒙治療,發生率會比較低 |
|
體型特徵 |
肚子、脖子容易囤積脂肪,頸圍大。 |
脂肪集中在臀腿,對呼吸道有保護作用 |
停經後脂肪重新分布,肚子、脖子脂肪增加,氣道更容易變窄 |
|
常見症狀 |
大聲打鼾、呼吸暫停、白天嗜睡,早上頭痛或口乾。 |
打鼾聲小,常以「失眠、夜醒、情緒低落、疲倦」為主 |
症狀常不明顯,以「失眠、疲勞、記憶力下降」為主要困擾,白天嗜睡不明顯 |
|
合併失眠 (COMISA) |
約 3–4 成男性同時有失眠。 |
即使沒有 OSA,也常見失眠或焦慮 |
約一半以上女性有失眠,其中不少後續會合併 OSA,形成雙重睡眠障礙 |
「雙重睡眠障礙 COMISA」恐自律神經失調、失智風險
女性與男性睡眠呼吸中止症的明顯差別在於「女性患者常有失眠症狀」,這類 OSA 與失眠共存的病症,我們稱為雙重睡眠障礙「COMISA」(comorbid insomnia and sleep apnea)。更年期女性擁有多項 COMISA 的風險因子,例如失眠、夜間盜汗、體溫調節異常、焦慮等,如前所述,更年期本身會提高罹患 OSA 的風險,因此兩者共存的情形相當普遍。根據資料顯示,約有 50% 的中年女性患有失眠症狀,其中又有大約 20% 在更年期過程中發展出睡眠呼吸中止,表示許多人是同時具有這兩種問題(Hall et al., 2015)。
在我們的臨床經驗裡,許多更年期女性最初是因為失眠問題而就醫,例如入睡困難、夜間頻繁覺醒或整體睡眠品質不佳。直到進一步檢查後,才發現 OSA 也是造成這些症狀的潛在原因,這樣重疊的症狀很容易導致誤診。COMISA 的患者,白天精神狀況受影響的情形比單一 OSA 或失眠者更嚴重,她們更容易出現情緒障礙、日間疲勞與生活品質下降等問題。不僅如此,還可能導致下面問題:
・高血壓、心臟病風險上升
・自律神經失調(心悸、盜汗、焦慮)
・大腦長期缺氧,讓人「老得快、記憶力衰退」,甚至增加失智風險(SOF/JAMA 2011)
OSA 增加失智風險!「缺氧 VS. 睡不好」誰是真正推手?
睡眠呼吸中止症經常與失智風險同時被提到,然而究竟是「睡眠碎片化」還是「間歇性低氧」把我們推向失智危機呢?在一項針對高齡女性(SOF 子研究,平均年齡 82 歲)的長期追蹤中發現,患有睡眠呼吸中止症的女性,未來出現輕度認知障礙或失智的風險明顯升高。進一步分析顯示,比起「睡眠斷斷續續」,間歇性低氧才是預測失智風險的關鍵。( JAMA 2011)
然而,在一般中老年族群裡,長期睡眠碎片化也會獨立增加失智與認知退化的風險,這與深層睡眠不足、膠淋巴系統廢物清除減弱、神經發炎,以及 Aβ/Tau 蛋白代謝異常有密切關聯。
更年期女性常見的 COMISA 同時存在間歇性低氧與睡眠碎片化的狀況,雖然研究指出缺氧對失智的影響證據更強,但睡眠碎片化仍是重要且可逆的風險因子,會透過破壞深層睡眠與腦部清除機制,加速認知退化。因此,同時改善這兩個面向,才能真正降低更年期女性自律神經失調與失智風險。
更年期失眠怎麼辦?「從 CBT-i 到 CPAP」治療全攻略!

臨床調查發現,停經後女性 OSA 症狀盛行率可達 50%,失眠比例更高達 85%,這種高度重疊的現象,由於失眠與 OSA 具有高度共病性(COMISA),約 30–50% 的 OSA 患者同時具有失眠症狀,也讓 COMISA 幾乎成為更年期女性的「常見情境」。正在更年期症狀中感到水深火熱的妳,最想知道的應該是「我該怎麼治療?」治療 COMISA 通常要「多管齊下」,研究證實,同時治療 OSA 與失眠的效果顯著優於單一治療(Lee et al., 2023)。以下我們整理出 COMISA 的幾種治療方式:
CBT-i(失眠認知行為治療):這不是「心理治療」或單純的「放鬆術」,而是一整套幫助妳重建睡眠習慣的技巧,比如調整上床時間、打破「越想睡越睡不著」的惡性循環。對於 COMISA,CBT-i 可以先讓妳的睡眠架構更穩定,才有力氣去配合呼吸道的治療。
口腔重訓(Myofunctional Therapy):簡單來說就是訓練嘴巴和舌頭的肌肉,減緩因為女性荷爾蒙減少所產生的肌力喪失,讓舌頭在睡眠中不會往後掉,減少氣道塌陷。這對很多合併失眠的患者特別有幫助,因為這種訓練不像機器那麼侵入,還能改善白天呼吸習慣,幫助身體慢慢建立「鼻呼吸、安穩睡」的模式。
止鼾牙套(下頜前移裝置 MAD):這是一種依據妳的齒模設計的戴在口內的裝置,可以把下巴輕輕往前帶,打開咽喉後方的空間,減少呼吸道塌陷。對於不喜歡 CPAP 的患者,MAD 常常是一個更容易接受的選擇,尤其搭配口腔重訓,效果會更好。
CPAP(持續正壓呼吸器):CPAP 仍是重度 OSA 的標準治療,但對女性而言更需考慮配戴舒適度或對機器聲音的敏感度,有可能會造成失眠問題更嚴重。若能穩定使用CPAP,女性的睡眠品質、日間功能與情緒狀態皆有顯著改善(Jehan et al., 2016)。
體重管理:體重管理也是治療重點,更年期女性容易因荷爾蒙變化而出現體重上升,只要減輕 10%,也能明顯改善睡眠呼吸中止指數(Apnea-hypopnea Index, AHI)。
若妳是停經後女性,長期有失眠、疲倦或記憶力衰退問題,建議要和醫師討論是否需要做睡眠檢測。只有確認病因,才能避免把「睡眠呼吸中止症」誤當成單純更年期困擾。
荷爾蒙療法(Hormone Replacement Therapy, HRT)
雖然荷爾蒙療法(HRT)並不是阻塞型睡眠呼吸中止症(OSA)的標準治療方式,但女性荷爾蒙與睡眠呼吸調控之間可能存在一定關聯。有研究發現,血中雌激素與黃體素濃度較高的女性,出現打鼾與睡眠呼吸不規則等症狀的機率較低,顯示女性荷爾蒙可能透過影響呼吸驅動力與上呼吸道肌肉張力,對睡眠呼吸穩定具有一定保護作用(Triebner et al., 2022)。
不過,目前相關證據多屬於觀察性研究,荷爾蒙療法仍不能取代 OSA 的標準治療,例如持續性正壓呼吸器(CPAP)或口腔裝置等。臨床上,HRT 通常仍是針對更年期症狀(如熱潮紅、情緒波動等)的治療選項;若女性同時有睡眠呼吸中止症風險,仍建議接受專業睡眠評估與適當治療。
更年期常見相關 Q&A
Q1:更年期有什麼前兆?
A1:更年期前兆因人而異,更年期月經常見變化主要包括月經週期不規則,可能變長或變短、月經量增多或減少、熱潮紅與盜汗。同時也可能伴隨情緒波動、失眠、心悸、頭暈、疲倦以及肌肉關節不適等症狀。
Q2:女生更年期是幾歲?
A2:女性更年期的平均年齡約在 45 至 55 歲之間,而停經的平均年齡約為 50 歲。醫學上,若連續 12 個月沒有月經,即可判斷進入更年期。
Q3:如何知道自己是不是更年期?
A3:若妳發現月經出現明顯不規則或完全停止,並伴隨熱潮紅、盜汗、情緒不穩或睡眠障礙等典型症狀,就可能是更年期報到的徵兆。多數情況醫師可依年齡、症狀與月經變化判斷是否正處於更年期前期;通常不需要抽血驗荷爾蒙。若妳未滿 45 歲(尤其未滿 40 歲)或有特殊狀況,醫師才可能建議抽血檢查。
Q4:女生更年期需要補充什麼?
A4:更年期保養的重點在於維持均衡營養和良好生活習慣。建議補充鈣質與維生素 D 預防骨質疏鬆,或在醫師指導下適度補充雌激素,並保持規律運動以緩解症狀、維持身體健康。
Q5:雌激素不足症狀有哪些?
A5:雌激素是維持女性生理機能的重要荷爾蒙,當雌激素不足會引起多種症狀,與更年期前兆高度相關,像是熱潮紅、盜汗、月經不規則或停經,或是陰道乾澀、性慾減退、情緒波動、失眠、骨質流失、皮膚乾燥、記憶力減退等。
Q6:更年期失眠吃安眠藥有效嗎?
A6:如果失眠是由睡眠呼吸中止症(OSA)引起,單吃安眠藥可能無法根治,建議先進行睡眠檢測。
正視「失眠」改善生活,是更年期後女性最棒禮物!
更年期女性是容易被忽略的睡眠呼吸中止症高風險族群,與男性常見症狀表現「打呼很大聲、白天嗜睡」不同,她們在診間更常提到自己出現失眠、疲倦、情緒不穩等情形,因而常被誤診或延誤治療。從荷爾蒙變化、呼吸道結構到睡眠檢查數據,都能清楚看出更年期對女性睡眠的影響,建議及早篩檢、正確診斷與整合治療,能大幅降低健康風險,
【大安·新店丰采美學牙醫診所】是治療睡眠領域的專家,能幫妳不再受到「隱形睡眠殺手」的威脅,回歸舒適、高品質的生活!
本文為【丰采美學牙醫診所】贊助合作內容,經由專業醫師審稿,內容僅供健康參考,實際用藥請諮詢專業醫療人員。
參考資料
1. Bahammam AS, et al. (2020). REM-predominant obstructive sleep apnea: Prevalence and characteristics in women. Nat Sci Sleep, 12:1177.
2. Hall MH, et al. (2015). Insomnia and sleep apnea in midlife women: Prevalence and consequences. F1000Prime Rep, 7:63.
3. Jehan S, et al. (2016). Obstructive sleep apnea: Women’s perspective. J Sleep Med Disord, 3(6):1064.
4. Lee W, McEvoy RD. (2023). GP management of COMISA. RACGP Handbook.
5. Mokhlesi B, et al. (2016). Obstructive sleep apnea and cardiovascular mortality in women: A population-based study. Am J Respir Crit Care Med, 194(11):1429.
6. NHLBI. (2025). Sleep Apnea and Women. National Heart, Lung, and Blood Institute Publication.
7. Qiu M, et al. (2021). Pathophysiology of obstructive sleep apnea in aging women: A review. Curr Sleep Med Rep, 7(4):177.
8. Triebner K, et al. (2022). Association between sex hormone levels and sleep-disordered breathing symptoms in women: A population-based study. PLoS One, 17(6):e0269569.
9. Zhang Y, Gao X. (2021). Airway remodeling in perimenopausal and postmenopausal women: A CBCT study. Int J Women’s Health, 13:1129.
10.Ishikura IA, et al. Sleep Epidemiology, 2023.
11.Sweetman A, et al. Sleep Medicine Reviews, 2021 (COMISA review).
12.Meta-analysis: Global prevalence of sleep disorders during menopause, 2023.
Author