睡眠不足是指無法取得足夠的睡眠時間,導致身體和大腦無法充分休息和恢復。睡眠不足可以因為工作壓力、家庭責任、生活習慣等原因而發生,但是如果有足夠的時間與機會,在入睡情況與睡眠持續方面並不會出現困難。
你有長期失眠的困擾嗎?
「長期以來失眠都被視為是心理疾病,因此醫師開立各類安眠藥給失眠的患者。然而愈來愈多研究指向失眠背後的原因其實是『睡眠呼吸中止症(OSA)』。」
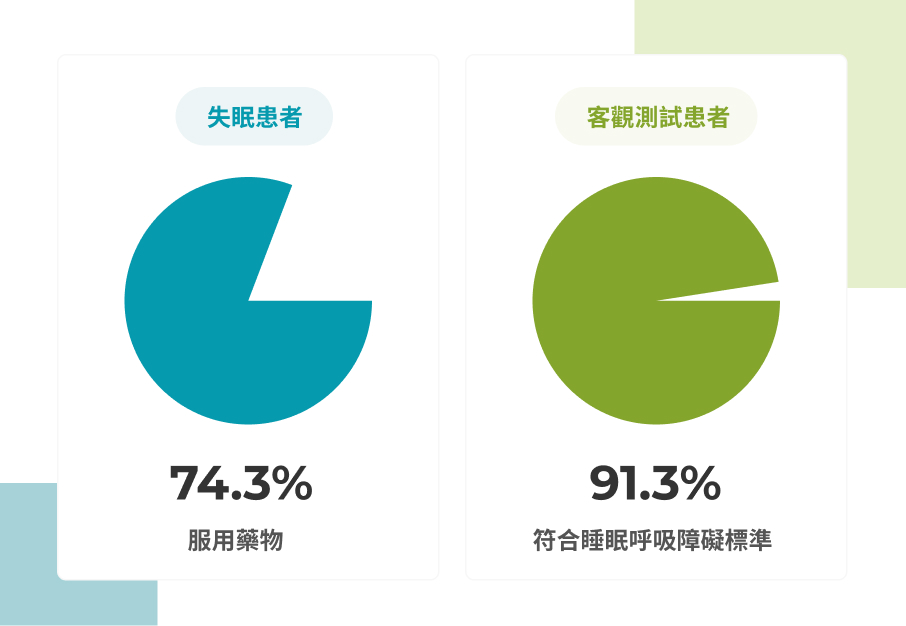
該研究追蹤了1210名失眠患者,高達74.3%服用藥物(包含非處方藥與處方安眠藥)的患者治療結果均失敗;另有942位客觀測試的患者中,有高達91.3%的患者符合中度至重度睡眠相關呼吸障礙的標準。
雖然這樣的研究結果未能斷定所有失眠背後的原因皆是睡眠呼吸中止症,但愈來愈多的醫學證據顯示,長期失眠與睡眠呼吸中止(OSA)存在著緊密的關係,連同失智也是。
What is Insomnia
什麼是失眠
睡不好成因有哪些?
壓力和焦慮
睡眠衛生不良
藥物和其他物質
其他疾病
失眠與睡眠不足的差別
睡眠不足
(Insufficient Sleep)
短暫失眠
(Short-term insomnia)
這是指短暫發生的睡眠問題,通常持續幾天或幾個星期,其原因可能是因為生活中的壓力事件或其他短暫的緊張情況,例如考試、旅行、工作壓力等。失眠的症狀包括難以入睡、容易醒來、夜間睡眠中斷等。短暫的失眠通常可以自然緩解或通過採取一些改善睡眠的方法來解決。
慢性失眠
(Chronic insomnia)
慢性失眠則是指長期存在的失眠問題,通常如果失眠的症狀一星期超過三天,持續這種情況三個月以上,就要懷疑出現慢性失眠了。其原因可能是由於長期的壓力、焦慮、抑鬱、睡眠環境不佳、生活習慣不當等因素引起。
The Mechanism of Sleep
睡眠的三大神經生理機制
01
第一個神經生理機制:規律性
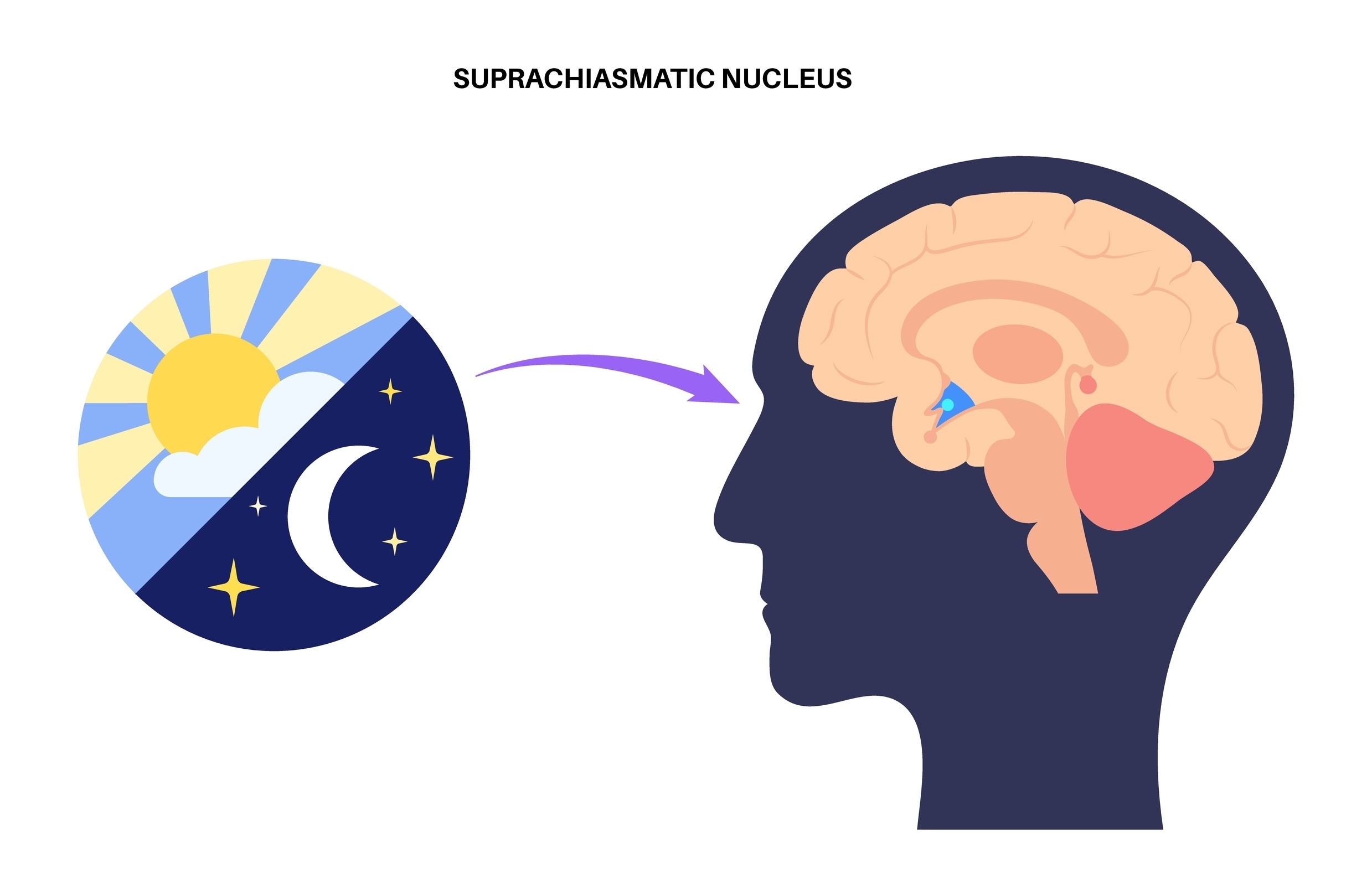
主宰我們睡眠最重要的規律,叫做晝夜節律,大腦這個生理時鐘負責調節什麼時間該睡覺、該醒著。我們人體一天的晝夜節律比 24 小時還要長一點,所以人需要靠一個最重要的自然刺激,來每天校準我們的晝夜節律,那就是陽光。
因此,大腦裡面有一對神經核,對於光線的刺激特別敏感,名為上視神經交叉核 (SCN),光線充足時,會提醒我們要清醒;到了傍晚,光線昏暗時,它會促使我們的大腦分泌褪黑激素(melatonin),提醒我們該睡覺。這一個晝夜節律不但會影響到睡眠,還會影響到其他的生理反應,若每天重複地在同樣時間睡覺、起床、吃飯、運動,久而久之就會形成一定的時間規律,包括睡意、清醒、飢餓的感受等。
但現代人接觸的的光源太混亂了,早上可能沒辦法接觸到足夠的陽光,,晚上又有各式各樣的燈光及螢幕藍光刺激,讓我們的 SCN 搞不清楚到底是要清醒還是睡覺,我們當然就會睡不好。
02
第二個神經生理機制:睡眠驅力
人體對於睡眠的需求稱為「睡眠驅力」,這是驅使人感覺想睡的動力,可以視為「身體對睡眠的渴望」,也有人稱之為「睡眠債」。
人體清醒的時間越久,睡眠驅力越強,累積的睡眠債也就越高;入睡後,隨著睡眠時間的增長,睡眠債也跟著降低。我們可以把睡眠驅力比喻成飢餓感,越長時間沒吃東西,飢餓感就越高;而吃東西之後,飢餓感便跟著下降。因此,睡午覺,就像是飯前吃點心一樣,會使你在正餐時間的飢餓感下降、吃不下正餐。同樣地,午覺睡太久,或是在太靠近睡覺時間打盹小睡,會導致正常該睡的時間睡不著。
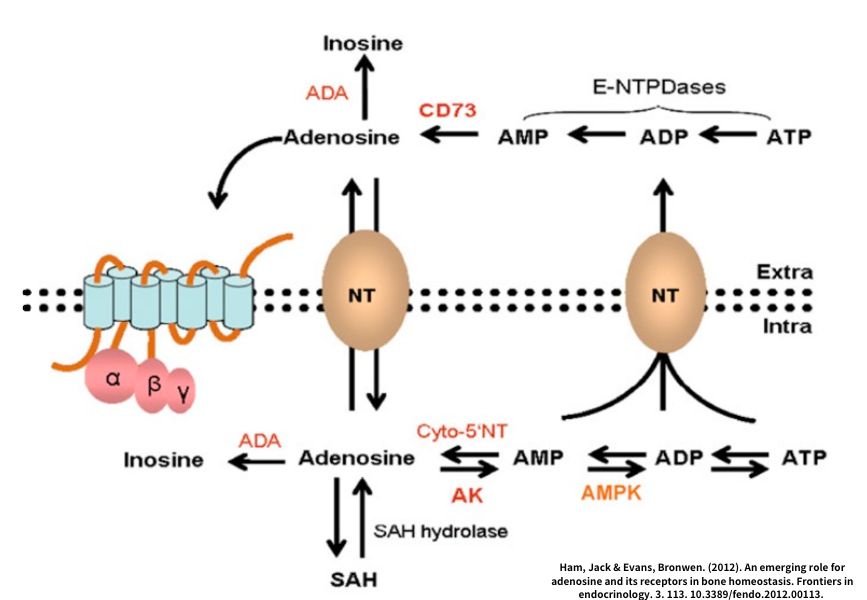
那睡眠驅力背後的生理機制是一個相當重要的有機化合物,叫做腺苷(adenosine)。細胞代謝需要的能量是大家所熟知的 ATP,ATP在釋放能量後轉變成ADP,再進一步就會轉換成能量更低的 AMP,最後變成最低能量的腺苷,這就是細胞使用能量後代謝的產物。
隨著清醒時間越久,腺苷在大腦累積的濃度就會增加。當大腦內的腺苷和對應的受體結合後,就會逐步累積睡眠驅力,讓人產生疲勞想睡的感受。而能夠提神的咖啡或茶,咖啡因的化學結構和腺苷很像,喝下含有咖啡因的飲料後,它們就會去和腺苷搶大腦睡眠中心的接收器,導致發生「暫時」抑制睡眠慾望的現象。
因此,太晚小睡或喝咖啡,都會讓我們在該睡的時候睡不著。
.png)
03
第三個神經生理機制:清醒系統
睡眠除了由晝夜節律與睡眠驅力調節外,另外還有一個更為重要的主導者,可以「覆蓋」這兩個系統,使你想睡也睡不了,就是我們的「清醒系統」,在演化的過程中,需要時時面對外在的危險與生存壓力,為了生存安全,與許多野生動物一樣,必須在睡眠與清醒之間保持適當的警戒狀態。這個系統無法分辨壓力的種類,如被野獸襲擊的死亡威脅,或者面臨工作進度期限所帶來的壓力,這些刺激,都會促使體內分泌腎上腺素和皮質醇等的壓力賀爾蒙,促使體內脂肪和肝醣分解,提高脂肪酸以及血糖的濃度,作為供應身體肌肉活動與腦部反應最需要的燃料。此時,感官也更為敏銳,腦部亦進入戒備狀態,非必要部位的血管會收縮,好將額外的資源轉送到最需要的地方,同時腸胃蠕動變慢、消化與生長、免疫反應等非必要功能都受到抑制,求生成了當下最重要的事情,「睡眠」的念頭當然也一併移除了。
現代人生活壓力的來源實在太多了,老闆要的報告還沒寫完,下個月又要繳保險費了,甚至連「擔心睡不好」,都可能成為壓力的來源,讓我們更難入睡,壓力反應不只是在生命受到威脅時才啟動,也可能由無害的情緒及想法引起。這些「看似危險,其實無害」的事情,會讓我們的身體以為它需要備戰而無法入睡。
How can I defend Insomnia?
不再被失眠困擾!如何戰勝失眠?
失眠、睡不好會影響哪些層面或其他併發症?
以失眠與睡眠呼吸中止症都屬於最常見的睡眠障礙,且兩者常常相互作用,以致於加強了整體病症的嚴重程度。近年研究人員給出了新詞彙,將這種共病症稱作“COMISA” (Co-Morbid Insomnia and Sleep Apnea)。
- 淺眠、易醒
- 難以入睡
- 注意力不集中
- 意外風險增加,如摔倒、車禍
- 白天昏昏欲睡
- 生產力降低
- 認知功能受損
- 社交障礙
- 可能導致或加劇心理健康問題
- 可能導致或加劇慢性健康問題,例如:高血壓,心臟病等

失眠與睡眠呼吸中止症:
經常一起出現的共病
多數OSA病患一開始並非以失眠等所謂一般民眾認知的睡眠障礙相關症狀來表現,這個時期睡眠中的呼吸障礙事件(呼吸暫停apnea,或是淺呼吸hypopnea)發生時必須透過覺醒(arousal)提高上呼吸道肌肉張力而打開呼吸道恢復呼吸,由於覺醒時間很短暫,因此病患並未記得清醒而只會因為睡眠碎片化(sleep fragmentation)而感到睡眠不足,出現白天嗜睡、容易疲勞的現象,尤其在疾病初期的5~10年,多數的病患不會注意到睡眠期間呼吸出了問題,而是以為工作或是生活上的壓力造成的,這時候的睡眠不足讓病患只要有機會睡覺就可以倒頭就睡,更容易忽略掉潛在的睡眠呼吸障礙。
當情況越來越嚴重時,經常睡眠不足與夜間覺醒的現象會逐漸升高自律神經的亢奮性,交感神經將經常處於興奮的狀態,再加上長期睡眠中斷導致的精神緊張與焦慮,最後就真的出現失眠,這也是最近睡眠醫學越來越重視的睡眠呼吸中止與失眠是一種「共病」的現象(comorbid insomnia and sleep apnea, COMISA)。
.png)
別讓睡眠呼吸中止症成為隱藏的健康殺手
許多慢性失眠的人因為漫漫長夜無法入睡很痛苦,多半對失眠的病識感很高,會至身心科求診。然而卻若沒有了解失眠背後的真正病因,反而可能讓問題愈來愈嚴重。
